ZIEKTE VAN CROHN
De ziekte van Crohn kenmerkt zich door chronische ontstekingen van het maag-darmkanaal. In tegenstelling tot colitis ulcerosa, waarbij alleen de dikke darm ontstoken is, kan bij de ziekte van Crohn het slijmvlies van ‘mond-tot-anus’ ontstoken zijn. De symptomen zijn afhankelijk van de plaats en ernst van de ontsteking. Het verloop van de ziekte is grillig: remissie en opvlammingen wisselen elkaar af. Hoewel er behandelingen bestaan om ontsteking onder controle te houden en complicaties tegen te gaan, kan de patiënt nooit volledig genezen. In Nederland zijn er op dit moment ruim 55.000 mensen met een chronische darmontsteking (IBD), hiervan heeft ruim 20.000 de ziekte van Crohn. De diagnose ‘Crohn’ wordt vaak tussen het 15e en 30e levensjaar gesteld, maar het kan ook al in de vroege jeugd tot uiting komen. De ziekte van Crohn komt iets vaker voor bij vrouwen dan bij mannen.
Voor uitgebreide informatie over de ziekte van Crohn, kijk op de website van onze partner MLDS.
Wat is de oorzaak van de Ziekte van Crohn?
De exacte oorzaak van de ziekte van Crohn is niet bekend. De aandoening wordt meer en meer gezien als een auto-immuunziekte. Hierbij reageert het immuunsysteem niet adequaat op de in het eigen lichaam aanwezige stoffen, resulterend in een aanhoudende overdreven ontstekingsreactie van het darmslijmvlies. Er zijn duidelijke aanwijzingen dat zowel erfelijke factoren, leefstijl en darmbacteriën een rol spelen bij het ontstaan van deze ziekte.
- Erfelijkheid. De ziekte van Crohn lijkt gerelateerd aan een genetische mutatie van bepaalde eiwitten (Nod2) en bepaalde genen (IBD1-9 en CARD15). Mutaties in het CARD15-gen komen voor bij 10-15% van de patiënten. Hoe deze relatie in elkaar steekt is nog niet duidelijk.
- Leefstijl. Roken vergroot het risico op de ziekte van Crohn. Bij patiënten die reeds gediagnosticeerd zijn met de ziekte van Crohn vertraagt roken de genezing bij aanzienlijk en zorgt voor meer opvlammingen van de ontsteking. Emotionele en fysieke stress kunnen de ziekte verergeren, maar zijn niet de oorzaak. Als de ziekte in een rustige fase verkeerde kan deze door stress overgaan in een opvlamming. De ziekte van Crohn komt het meest voor in de Verenigde Staten en West-Europa en aanzienlijk minder in Azië en Afrika. Genen zouden een rol kunnen spelen, maar er wordt ook gedacht dat omgevingsfactoren, zoals industrialisering, en het Westers dieet bijdragen aan het ontstaan van de ziekte van Crohn.
- Darmbacteriën. Studies hebben uitgewezen dat mensen met IBD een andere bacteriesamenstelling hebben in hun darmen dan mensen zonder chronische darmontsteking. Mogelijk spelen bepaalde darmbacteriën een rol bij het ontstaan van deze ziekte. Er wordt op dit moment nog veel onderzoek gedaan naar de relatie tussen darmbacteriën en ziekte van Crohn. Er wordt eveneens gekeken of de transplantatie van gezonde darmbacteriën naar een patiënt met de ziekte van Crohn een positieve uitwerking heeft. Ook zouden mogelijk probiotica kunnen bijdragen aan een gezondere bacteriesamenstelling.
Wat zijn de symptomen van de Ziekte van Crohn?
De klachten zijn afhankelijk waar de ontstekingen zich bevinden. Patiënten kunnen de volgende klachten ervaren:
- Diarree, vaak vermengd met bloed en slijm
- Buikpijn, opgezette buik
- Bloedarmoede
- Vermoeidheid
- Gewichtsverlies
- Aandrang / ontlastingsincontinentie
- Koorts
- Aften in de mond
- Groeiachterstand (bij kinderen)
In sommige gevallen komen ook klachten buiten de darm voor:
- Pijnlijke, ontstoken ogen (uveitis)
- Pijnlijke, ontstoken gewrichten (artritis)
- Pijnlijke ontstekingen van de huid (ulcers)
Indien de darm hevig ontstoken is verliest de patiënt continu bloed en kan de darmwand niet voldoende vocht en voeding opnemen, waardoor vermagering, bloedarmoede of groeiachterstand ontstaan. Wanneer de ontsteking op een bepaalde plaats zeer heftig is, kan er een vernauwing in de darm ontwikkelen, een stenose genaamd. Ook door littekenweefsel na de ontsteking kan een dergelijke stenose ontwikkelen. Deze vernauwing kan zo hevig zijn dat deze de darm kan afsluiten. In tegenstelling tot colitis ulcerosa, waarbij alleen het slijmvlies ontstoken is, kan bij de ziekte van Crohn de gehele darmwand aangedaan zijn, waardoor er onnatuurlijke verbindingen (fistels) naar andere organen / darmdelen kunnen ontwikkelen.
Mensen met een chronische ontsteking aan de dikke darm hebben een 2-3x verhoogd risico om darmkanker te krijgen. Er zijn een aantal factoren die een rol spelen bij dit verhoogde risico: duur en ernst van de colitis, vernauwingen in de darm en familiegeschiedenis. Vanwege dit verhoogde risico is het belangrijk dat er regelmatig controle plaats vindt.
De volgende onderzoeken kunnen worden gedaan:
- Bloedonderzoek – In het bloed wordt gekeken of er sprake is van bloedarmoede (Hemoglobine) en naar de ontstekingswaarden (CRP). Daarnaast kan er in het bloedonderzoek ook gekeken worden naar uw voedingstoestand aan de hand van bepaalde eiwitten (Albumine) en zouten (Fosfaat, Magnesium) in het bloed
- Ontlastingsonderzoek – In de ontlasting wordt er gekeken of bepaalde bacteriële infecties de oorzaak zijn van de ontsteking. Daarnaast kan de arts ook kijken naar calprotectine, een bepaald eiwit dat verhoogd is als de ontsteking actief is.
- Beeldvormingsonderzoek – In de meeste gevallen wordt de diagnose ‘ziekte van Crohn’ gesteld door middel van een inwendig darmonderzoek (endoscopie). Bij een endoscopie wordt de binnenkant van de darm bekeken met een camera die gemonteerd is in een lange slang. Via de anus kan door de slang op te voeren de gehele dikke darm tot zelfs het laatste deel van de dunne darm bekeken worden. Indien alleen het laatste deel van de dikke darm wordt bekeken heet het onderzoek sigmoïdoscopie, indien de gehele darm wordt bekeken heet het colonoscopie. Tijdens endoscopie kan de arts een weefselbiopt nemen om door de patholoog te laten bekijken om een officiële diagnose te laten stellen.
Een andere optie is virtuele colonoscopie, waarbij wordt gemaakt van CT (röntgenstralen ) of MRI (magnetisch veld). Bij beide technieken wordt de dikke darm driedimensionaal gecreëerd. Een voordeel van virtuele colonoscopie is dat dit kan worden uitgevoerd voor personen die geen colonoscopie kunnen of willen ondergaan, een belangrijk nadeel is dat er geen weefselbiopten genomen kunnen worden.
Wat is de behandeling van de ziekte van Crohn?
Stoppen met roken is zeer belangrijk. Hierdoor kan het risico op opvlammingen of de noodzaak voor een chirurgische ingreep gehalveerd worden. Tijdens de opvlammingen moet meestal een dieet gevolgd worden (vezelarm, evt. vloeibaar). De medische behandeling beïnvloedt de immuunrespons en ontstekings-activiteit door ontstekingremmers en immuunonderdrukkers.
Ziekte van Crohn en dieet. Er worden verschillende therapeutische mogelijkheden met behulp van voeding onderzocht, waaronder visvetzuren en probiotica. Deze laatste lijken vooral interessant bij het voorkomen van complicaties en het beperken van de intensiteit en de frequentie van de opvlammingen, maar de effectiviteit is nog niet bewezen.
Ontstekingsremmers:
- 5-ASA preparaten: sulfasalazine (Salazopyrine) en mesalazine (Claversal, Salofalk en Pentasa). Het actieve bestanddeel van deze middelen is 5-aminosalicylzuur (5-ASA), werkt ontstekingsremmend, in tabletvorm of klysma.
- Corticosteroïden: Prednison en prednisolon: Deze middelen zijn sterker werkzaam dan 5-ASA preparaten, maar worden vanwege de bijwerkingen alleen ingezet als niet of niet voldoende op een 5-ASA middel gereageerd wordt. Veel potentiële bijwerkingen, een belangrijke bijwerking bij langdurig gebruik is botontkalking. Via de mond in te nemen en prednison ook per infuus. Budesonide, een lokaal werkende corticosteroïd. Kenmerkt zich door een even sterke werkzaamheid en minder bijwerkingen (geen botontkalking).
Immuunonderdrukkers:
- Azathioprine: Een immuunsuppressivum. Het duurt gemiddeld 2 tot 3 maanden voor de therapie resultaat geeft.
- Methotrexaat: Beïnvloedt het afweersysteem, werkt ontstekingsremmend. Respons na 6-8 weken. Meestal intraveneus.
- Infliximab (TNF-alfa-remmers): Een van de nieuwere middelen uit de groep van biologicals die geregistreerd zijn voor de behandeling van ernstige actieve ziekte van Crohn bij patiënten die niet reageren op volledige behandeling met prednison. Ook bekend onder de naam Remicade.
- Adalimumab (Humira) en certolizumab pegol (TNF-alfa-remmers): als alternatief voor infliximab.
Operatie. Bij de ziekte van Crohn opereert men zo spaarzaam mogelijk. Als er geopereerd wordt, neemt men vaak het laatste gedeelte van de dunne darm en het begin van de dikke darm weg (ileocaecale resectie). In het geval van een vernauwing (stenose) wordt deze verwijderd. Daarnaast dienen er soms operaties plaats te vinden voor fistels en abcessen. Soms moet er een dusdanig groot deel van de darm verwijderd worden dat men een een tijdelijke of blijvende kunstmatige darmuitgang aan te leggen: een stoma.
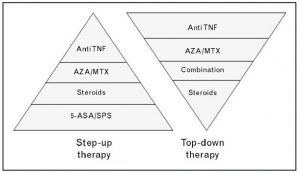
Er zijn grofweg 2 behandelaanpakken:
- Step-up behandeling: medicatie opbouwen tot de ontsteking onder controle is.
- Top-down behandeling: direct de ontsteking onder controle krijgen door krachtige ontstekingsremmers en deze dan later af te bouwen zodra de ziekte in remissie is.
- Onderstaand figuur illustreert het behandelplan
Blijf ook op de hoogte van de nieuwste ontwikkelingen betreft de Ziekte van Crohn >